消化器内科の特徴
消化器内視鏡専門医が在籍
 消化器内視鏡専門医とは、胃や腸、肝臓、胆嚢、膵臓などの消化器系の病気を内視鏡で検査するプロフェッショナルの医師です。学会が定めた研修や試験をクリアしないと専門医と認定されません。
消化器内視鏡専門医とは、胃や腸、肝臓、胆嚢、膵臓などの消化器系の病気を内視鏡で検査するプロフェッショナルの医師です。学会が定めた研修や試験をクリアしないと専門医と認定されません。
大阪消化器内科・内視鏡クリニック 難波院の院長は消化器内視鏡専門医です。検査を行うだけでなく、診察や結果説明まで分かりやすくお話いたします。
大学病院に匹敵する機器を導入
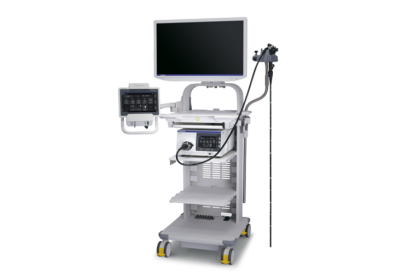 当院の内視鏡装置は、狭帯域光観察(NBI)、RDI(赤色光観察)、EDOF(被写界深度拡大技術)などの先端技術を搭載した拡大内視鏡です。特殊な光によって胃や腸の粘膜の細かい変化も観察可能で、大学病院レベルの検査を可能としています。
当院の内視鏡装置は、狭帯域光観察(NBI)、RDI(赤色光観察)、EDOF(被写界深度拡大技術)などの先端技術を搭載した拡大内視鏡です。特殊な光によって胃や腸の粘膜の細かい変化も観察可能で、大学病院レベルの検査を可能としています。
苦痛の少ない胃カメラ・
大腸カメラの検査
 胃カメラや大腸カメラが苦手な方、初めてで不安がある方は、鎮静剤による麻酔で半分眠ったような状態で検査を受けていただけます。いつの間にか検査が終わっているようなイメージです。胃カメラや大腸カメラに恐怖心がある方はご相談ください。
胃カメラや大腸カメラが苦手な方、初めてで不安がある方は、鎮静剤による麻酔で半分眠ったような状態で検査を受けていただけます。いつの間にか検査が終わっているようなイメージです。胃カメラや大腸カメラに恐怖心がある方はご相談ください。
当日検査にも対応可能
 必要な場合、初診したその日に胃カメラや大腸カメラの検査をお受けいただけます。通院に時間が取れない、急に予定が空いたので検査を受けたい、といった方はお気軽にお問い合わせください。
必要な場合、初診したその日に胃カメラや大腸カメラの検査をお受けいただけます。通院に時間が取れない、急に予定が空いたので検査を受けたい、といった方はお気軽にお問い合わせください。
※予約状況によってはご案内できない可能性がありますのでご了承ください
高性能CTを導入
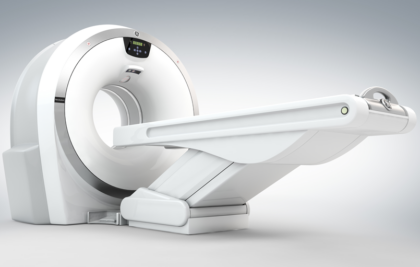 当院では3D撮影も可能な「16列CT装置 Revolution ACT」を導入しています。高画質な画像を撮影できるだけではなく、撮影時間も短時間で被ばく量が細小に抑えられ、肺や肝臓、腎臓などの病気の早期発見に有用です。
当院では3D撮影も可能な「16列CT装置 Revolution ACT」を導入しています。高画質な画像を撮影できるだけではなく、撮影時間も短時間で被ばく量が細小に抑えられ、肺や肝臓、腎臓などの病気の早期発見に有用です。
このような症状でお悩みではありませんか?
当院で対応する疾患
食道の病気
逆流性食道炎
何らかの原因で胃酸や胃の内容物が逆流し、食道粘膜に炎症が起こった状態です。近年は患者数が増えていると言われています。胸焼けやげっぷの増加、喉の違和感が症状として現れてきます。
睡眠時に症状が悪化しやすく、生活の質に大きな影響を与える可能性があります。
食道がん
食道粘膜から発生する悪性腫瘍です。約半数が食道の中央付近から発生します。60〜70歳の男性に多く、多量の飲酒や喫煙は発症リスクを高めます。喉のつかえや飲み込みにくさといった症状が出てきますが、早期発見が難しいと言われています。
食道裂孔ヘルニア
胃と食道の境目に存在する横隔膜で胃の一部が飛び出し、胃酸が逆流しやすい状態です。50歳以上、肥満、喫煙している方に多い傾向があります。胸焼けやげっぷの増加、飲み込むのが難しい、といった症状が見られますが、ヘルニアが小さいと無症状で経過することがあります。
好酸球性食道炎
白血球の一種である好酸球が食道粘膜に異常浸潤して炎症が起きた状態です。アレルギー疾患と関係あると考えられており、症状は年齢によって違いがあると言われますが、主に飲み込みにくさ、胸焼け、胸痛、嘔吐などがあります。
バレット食道
胃酸や胆汁の慢性的な逆流が食道粘膜を刺激して炎症を繰り返し、食道下部の粘膜に変化が生じた状態です。変化した粘膜は前がん病変とされ、食道腺がんの発生リスクが30〜125倍高いと言われます。長期的な胃食道逆流症、肥満、喫煙、男性、といったリスク因子があります。
食道カンジダ症
食道の粘膜に常在菌のカンジダ菌が異常増殖する感染症です。風邪などの体調不良やストレスによる免疫力低下が発症のきっかけとなります。初期症状はないことも多いですが、喉の違和感や胸焼けなどの症状が起こることもあります。
食道粘膜下腫瘍
食道の粘膜下層に発生する腫瘍の総称です。約70%は良性で、内視鏡検査では膨らみとして観察されます。腫瘍が小さいと無症状ですが、大きくなると飲み込みにくさ、胸部痛、食欲不振などの症状が現れることがあります。
胃の病気
急性胃炎
ストレスや飲み過ぎ食べすぎ、ピロリ菌感染、薬の副作用、食中毒、感染症などが原因で、急に胃に炎症が起こった状態です。数日から数週間で改善しますが、慢性化を防ぐためには原因を特定し、治療が必要となります。
慢性胃炎
長期にわたって胃粘膜に炎症が続いている状態で、胃酸の分泌量が低下します。最も多い原因はピロリ菌感染です。胃がんのリスク因子となるため、治療を行うとともに定期的な検査が必要です。
機能性ディスペプシア
上部消化管に物理的な異常がないのに、胃や十二指腸のものと考えられる慢性的な症状がある状態です。胃やみぞおちの痛みや腹部の不快感、胃もたれ、などの症状が続くとされています。
アニサキス
サバやアジなどの魚介類を生食した時に発症します。十分な加熱・冷凍がなされていないとアニサキスが死滅しきっておらず、胃の粘膜に入り込んで感染する可能性があります。刺身などを食べた後に激しい腹痛や嘔吐が起きた場合にアニサキス症が疑われます。
胃ポリープ
胃の粘膜の表面にできるポリープです。基本的に症状はありませんが、大きくなると出血による貧血になる可能性があります。また、慢性胃炎を合併すると胃もたれなどの症状が起こる可能性があります。胃カメラが最も確実に検査できる方法です。
胃がん
胃粘膜に生じるがんで、日本人において罹患率第2位というデータがあります。初期にはほとんど症状がありません。ピロリ菌感染、慢性胃炎、萎縮性胃炎は胃がんのリスク病変です。また、塩分過剰、暴飲暴食、喫煙などもリスク要因と考えられています。
ピロリ菌
胃の粘膜に生息する細菌で、「アニサキス」の項で触れたように感染症の原因となります。ウレアーゼという酵素を分泌して胃酸を中和するため胃に存在可能で、主に5歳頃までの幼少期に感染します。胃がんや胃炎のリスク要因であり、ピロリ菌陽性となったら早めの除菌が望ましいでしょう。
大腸の病気
過敏性腸症候群
腸には物理的に異常がないのに、慢性的な腹痛や便通の異常が長く続く状態です。お腹の張りや、便秘と下痢の繰り返しなどの症状が見られます。はっきりした原因は分かっていませんが、ストレスや腸内細の変化、消化管が過敏な状態になっている、といったことが考えられています。
潰瘍性大腸炎
大腸の粘膜に慢性的な炎症やただれを引き起こす炎症性の病気で、下痢や腹痛、発熱、倦怠感などが起こります。原因ははっきり分かっておらず、難病指定されています。完治は難しいですが、適切な治療で多くの方が社会生活を送っています。
クローン病
消化管に炎症や潰瘍を引き起こす、慢性的な炎症性の病気です。潰瘍性大腸炎と同様に原因不明の指定難病であり、完治が難しいとされています。口の中から肛門までのどの部分にも炎症が起こる可能性があり、腹痛や下痢などの症状が見られます。適切な治療で社会生活が可能です。
大腸がん
日本人に多いがんの一種で、近年罹患率が増加しています。欧米化した食生活や肥満、喫煙といった生活習慣がリスクとされており、初期症状はほとんど自覚がありません。進行すると貧血や血便、便が細くなるといった症状が起こる可能性があります。
大腸ポリープ
大腸粘膜にできるポリープで、がん化の可能性があるものとないものがあります。大腸内視鏡検査で見つけられ、見つけた場合に内視鏡で切除して予防可能です。初期は症状がないことが多いですが、ポリープが大きくなると血便や腹痛などが起こる可能性があります。
急性腸炎
細菌やウイルスなどの病原体感染によって、腸の粘膜で炎症が起こった状態です。その他、薬の副作用やストレス、刺激物の摂り過ぎなどでも発症する可能性があり、嘔吐、下痢、腹痛、発熱といった症状が発生します。
食中毒
細菌やウイルスなどの病原体や身体に有害な物質が含まれた飲食物を摂取すると、下痢、嘔吐、腹痛、発熱などの症状が発生します。予防には、食事前の手洗いや食品の温度管理の徹底などが大切です。
憩室炎
腸管の壁の一部が袋状になって外側に飛び出した状態です。近年、高齢化や食習慣の欧米化に伴って患者数が増加しています。主に大腸に発生し、憩室部分に便や細菌が入り込むと炎症を起こす可能性があり、重症の場合は入院治療が必要になることもあります。
腸閉塞
何らかの理由で腸の内容物の流れが止まり、正常な腸の蠕動運動が阻害された状態です。手術後の癒着やヘルニアなどが原因の場合もあれば、腸管の運動自体の低下や便秘が原因になることもあります。症状として、腹痛や嘔吐、便秘、お腹の張りなどが起こります。
胆のう・胆管の病気
胆石症
胆のう内部の胆汁成分が結晶化して石ができた状態です。無症状の場合も多いですが、激しい痛みが起こることもあります。症状が起こった場合、手術も検討されます。現在は腹腔鏡を使った手術で傷口が小さく済みます。
胆嚢炎
胆嚢に炎症が起こった状態で、胆石による胆管閉塞や感染症、腫瘍などが原因です。みぞおちあたりの激しい痛み、発熱、吐き気といった症状が起こります。できるだけ早く適切な処置を行わないと、胆嚢穿孔や敗血症など重篤な合併症を生じる可能性があります。
肝臓の病気
脂肪肝
肝細胞の30%以上に中性脂肪が蓄積した状態です。日本人の3人に1人が脂肪肝だと言われています。アルコール摂取が原因のものもあれば、非アルコール性に発症する者もあります。脂肪肝自体は無症状ですが、肝硬変や肝臓がんのリスク因子です。
B型肝炎
B型肝炎ウイルスによって起こる肝臓の炎症です。血液や体液を介して感染するほか、母子感染する可能性もあります。慢性化すると肝硬変、肝臓がんのリスクが高まります。ワクチン接種によって予防可能です。
C型肝炎
B型肝炎ウイルスによって起こる肝臓の炎症です。血液や体液を介して感染し、慢性化すると肝硬変、肝臓がんのリスクが高まります。現状では感染予防のためのワクチンは存在しません。現在はほとんど新規感染することはなくなってきています。
肝硬変
肝細胞が破壊され続けると線維化し、肝機能が低下します。肝臓がんの発生リスクが高くなり、肝硬変から肝臓がんへの移行率は年間で約5~7%とされています。
原因としてはC型肝炎が半数以上と言われ、症状が進行すると全身の倦怠感や疲れやすさ、食欲不振といった症状が見られます。
薬剤性肝障害
薬やサプリメントの摂取で肝機能が障害された状態です。漢方薬、解熱鎮痛薬、抗生物質、精神神経系の薬など多くの薬が原因となります。薬剤使用と同時の飲酒、妊娠、肥満、遺伝要因などが高リスク要因と考えられ、全身のだるさ、食欲不振、かゆみ、脂肪肝などが症状として現れることがあります。








